Tanto la Fecundación in vitro (FIV) como la Inyección Intracitoplasmática (ICSI) son dos técnicas que se utilizan en el laboratorio de embriología para fecundar los óvulos y los espermatozoides, obteniendo así, los embriones resultantes de un ciclo de Fecundación in vitro.
Son dos técnicas de fecundación diferentes, que no modificarán el resultado de un tratamiento de Fecundación in vitro. Los pacientes pasan por el mismo proceso tanto si utilizamos la Fecundación convencional como la ICSI: estimulación de los ovarios, obtención de los gametos, fecundación de los ovocitos con los espermatozoides, cultivo embrionario y transferencia uterina. La diferencia se dará en el laboratorio.
¿En qué consistente?
- En la Fecundación tradicional, una vez obtenidos los ovocitos y la muestra de semen capacitada (procesada y preparada para fecundar), se depositan en un medio de cultivo uno o dos óvulos con una cantidad aproximada de 100 mil espermatozoides. Uno de los mejores espermatozoides será el que fecundará al ovulo.
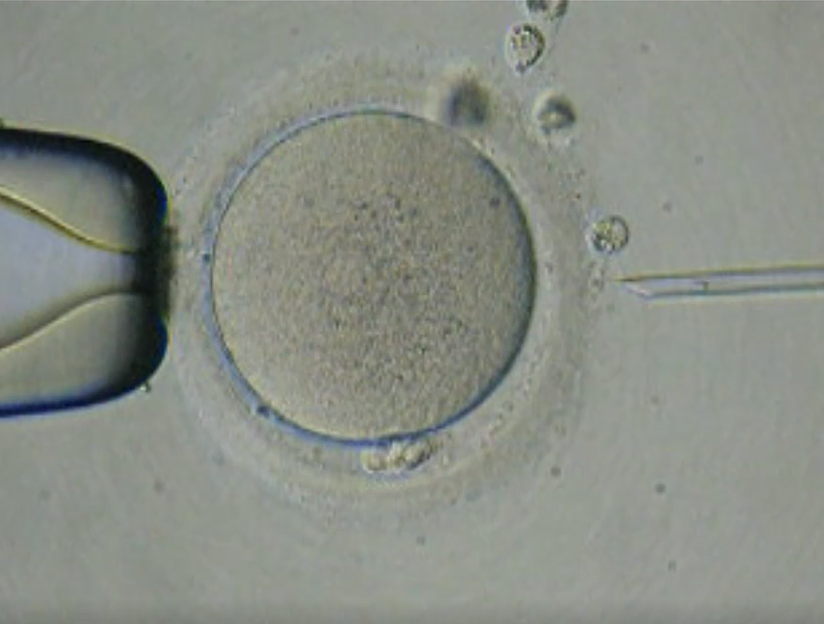
- En la ICSI, igual que en la FIV tradicional, obtenemos ambos gametos y es el Embriólogo el que elige el espermatozoide para fecundar (la elección se basa en criterios principalmente morfológicos del espermatozoide). El espermatozoide es inyectado a través de una aguja , conectada a una inyector, dentro del citoplasma del óvulo.
Se considera que la FIV convencional es más “natural” o menos invasiva ya que es el espermatozoide por si solo quien fecunda el óvulo, se podría decir que es como una selección natural. En cambio, en la ICSI es el embriólogo quien selecciona el espermatozoide a fecundar y lo introduce en el óvulo.
¿Cuándo están indicadas?
- LA FIV convencional está indicada para aquellos pacientes que no presentan un factor masculino, por ejemplo, obstrucción de las trompas, fallos previos de Inseminación Artificial, esterilidad de causa desconocida, etc.
- La ICSI está indicada sobre todo para los pacientes que presentan una causa de esterilidad masculina, como puede ser, baja concentración de espermatozoides, poca movilidad, biopsias testiculares, vasectomías previas, etc. También para pacientes con otros diagnósticos como, fallos previos de FIV, bajo número de ovocitos, ciclos de PGD, ciclos con desvitrificación de ovocitos, etc.
Hay otros casos dónde se recomienda ICSI por diversos motivos, como podrían ser, cosos donde la zona pelúcida (que es la membrana que recubre el óvulo) esté más engrosada, esto puede deberse a la edad materna, casos donde haya muy pocos ovocitos y no nos podamos permitir el lujo de que alguno no fecunde, casos donde la muestra de espermatozoides sea mínima, como por ejemplo en biopsias testiculares, etc.
Todo y que será el factor de la esterilidad que presente un paciente decisivo para la elección de una técnica u otra, hay embriólogos que se decantan más por de la utilización de la FIV convencional y otros más por la ICSI. Es importante personalizar cada caso para poder garantizar la fecundación tanto con la elección de una técnica como con la otra.
Hay que tener en cuenta que ambas técnicas tienen porcentajes de embarazo similares, por lo tanto, es importante confiar en la elección del embriólogo, que determinará que técnica es mejor en cada caso y así poder garantizar el éxito del ciclo.